8 Minute
Depresia a apărut cu ani înaintea problemelor de mișcare. Și a continuat să fie prezentă și după diagnostic. Acest tipar reiese dintr-un studiu amplu realizat pe registru în Danemarca, condus de clinician-cercetătorul Christopher Rohde și colegii săi de la Universitatea Aarhus. Comparând persoane care ulterior au dezvoltat boala Parkinson sau demență cu corpi Lewy cu pacienți diagnosticați cu alte afecțiuni cronice serioase, echipa a urmărit să stabilească dacă modificările de dispoziție sunt un semnal timpuriu specific pentru neurodegenerare sau doar o reacție la boala cronică.
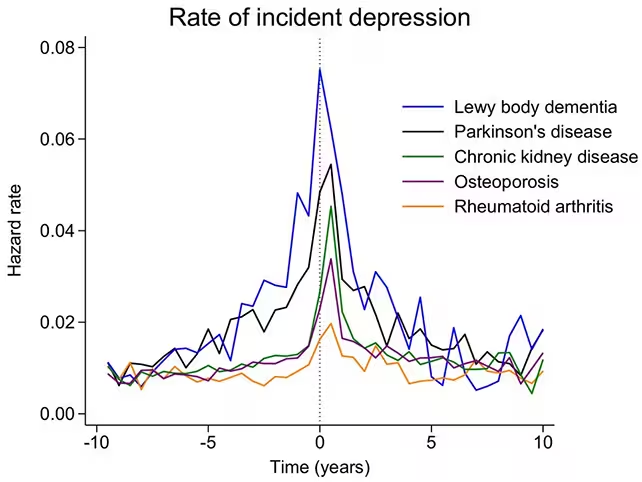
Ce au arătat înregistrările
Investigatorii au urmărit date medicale între 2007 și 2019 și au identificat 17.711 persoane care au primit un diagnostic de boală Parkinson sau demență cu corpi Lewy în acel interval. Aceste cazuri au fost comparate cu grupuri mari de control: 19.556 persoane cu artrită reumatoidă, 40.842 cu boală cronică de rinichi și 47.809 cu osteoporoză. Dimensiunea cohortei contează: cu zeci de mii de controale, diferențele subtile devin mai clare și rezultatele sunt mai robuste din punct de vedere statistic.
Depresia nu a fost doar puțin mai frecventă la persoanele care ulterior au dezvoltat aceste tulburări neurologice. Incidența a crescut semnificativ. Ratele simptomelor depresive înregistrate au început să crească cu aproximativ opt ani înainte de un diagnostic neurologic formal. Și ritmul ridicat nu a dispărut după diagnostic — a rămas mai crescut cel puțin pentru cinci ani după stabilirea diagnosticului.
Dintre cele două afecțiuni cerebrale studiate, asocierea a fost cea mai puternică pentru demența cu corpi Lewy. Autorii sugerează că acest lucru poate reflecta impactul bolii asupra sistemelor cerebrale care reglează dispoziția și faptul că demența cu corpi Lewy progresează, în general, mai agresiv decât boala Parkinson.
Interpretarea legăturii
Ce ar putea explica apariția depresiei atât de devreme față de simptomele motorii? Cea mai simplă explicație este că depresia, în multe cazuri, marchează schimbări biologice timpurii la nivel cerebral — dezechilibre chimice, pierderea neuronilor care sintetizează neurotransmițători precum dopamina, sau răspândirea agregatelor proteice cunoscute sub numele de corpi Lewy, care perturbă circuitele responsabile de dispoziție și cogniție. Cu alte cuvinte, simptomele depresive pot fi unul dintre primele semne vizibile ale unui proces patologic care afectează neuronii.
Totuși, este necesară prudență în interpretare. Acesta este un studiu observațional: corelația nu echivalează cu cauzalitatea. Alte factori care însoțesc neurodegenerarea — tulburări de somn persistente, declin cognitiv în evoluție, inflamație, efecte adverse ale medicației — ar putea determina simptomele de dispoziție independent de procesul central al bolii. Cercetătorii recunosc aceste limitări și subliniază că utilizarea grupurilor de comparație cu alte boli cronice a fost menită să reducă probabilitatea ca depresia să reflecte pur și simplu povara trăirii cu o afecțiune pe termen lung.
Vârsta mediană la diagnostic pentru boala Parkinson sau demența cu corpi Lewy în această cohortă a fost de 75 de ani. Acest detaliu este important pentru clinicieni: atunci când cineva primește un prim diagnostic de depresie la vârsta înaintată, poate fi prudent să se ia în considerare diagnosticul diferențial de boală neurodegenerativă incipientă și să se efectueze screeninguri cognitive, evaluări ale somnului sau trimitere la neurologie, după caz.
Pentru specialiști în psihiatrie, neurologie și medicină internă, această concluzie sugerează că depresia la vârsta a treia trebuie abordată cu o abordare biopsihosocială extinsă: evaluare medicală detaliată, examinare neurologică, verificare a istoricului familial și a simptomelor prodromale (cum ar fi pierderea mirosului, constipația sau tulburările de somn REM), și colaborare interdisciplinară pentru stabilirea planului terapeutic adecvat.
Implicații clinice și pentru cercetare
Există un aspect practic important al acestor constatări. Dacă simptomele depresive pot semnala dezvoltarea unor tulburări parkinsoniene cu ani înainte de apariția declinului motor, se deschid oportunități pentru intervenții mai timpurii. Pacienții ar putea beneficia de sprijin psihologic precoce, reabilitare cognitivă sau modificări ale stilului de viață (activitate fizică adaptată, sănătate vasculară optimizată, somn de calitate) care să ajute la menținerea funcției și calității vieții.
Pentru cercetători, identificarea precoce lărgește fereastra temporară în care se pot studia mecanismele de boală și se pot testa terapii potențial modificatoare de curs. Studii clinice orientate către stadii prodromale ar putea avea șanse mai mari de a demonstra efecte dacă eforturile de detectare se concentrează pe semnale non-motorii cum ar fi depresia, tulburările de somn REM sau anomaliile olfactive.
Autorii pledează pentru screening sistematic al sănătății mintale la pacienții diagnosticați cu boala Parkinson și demență cu corpi Lewy. Ei susțin că o vigilență susținută pentru depresie poate ajuta clinicienii să inițieze tratament antidepressiv sau alte intervenții mai devreme, reducând potențial complicațiile asociate cu deteriorarea dispoziției și a capacităților cognitive.
Rămân, însă, întrebări deschise. Care biomarkeri sau semnale imagistice prezic cel mai bine care pacienți cu depresie începută tardiv vor evolua spre neurodegenerare? Ar putea tratamentul țintit al depresiei modifica traiectoria acestor boli cerebrale și reduce riscul de progresie? Și în ce măsură asocierea observată este mediată de tulburări de somn, precum tulburarea comportamentului în somn REM (REM sleep behavior disorder), cunoscută că poate preceda sindroamele parkinsoniene la unii pacienți?
Pe plan metodologic, viitoare studii ar beneficia de combinații între date clinice din registru, biomarkeri biologici (ex.: analize din lichidul cefalorahidian pentru proteine specifice, markeri inflamatori), imagistică cerebrală avansată (PET pentru sinucleină sau imagistică morfometrică MRI) și monitorizare izozonă prin dispozitive purtabile. Astfel de modele multimodale ar putea îmbunătăți acuratețea predicției și ar identifica subgrupuri de pacienți care pot răspunde la intervenții specifice.
Perspective de experți
"Studiul întărește ceea ce clinicianilor le-a fost multă vreme suspect: modificările de dispoziție pot fi un capitol timpuriu în evoluția unei boli neurodegenerative", afirmă Dr. Emily Carter, neurologă specializată în tulburări de mișcare. "Recunoașterea depresiei ca fiind mai mult decât un diagnostic psihiatric la adulții în vârstă — considerând-o uneori un semnal neurologic de alarmă — schimbă modul de gestionare. Aceasta impune screening cognitiv, reevaluarea atentă a medicației și discuții despre prognostic și nevoi de suport cu pacienții și familiile."
Dr. Carter adaugă că cercetările viitoare ar trebui să se concentreze pe integrarea evaluărilor stării de dispoziție cu biomarkerii — imagistică, teste pe lichidul cefalorahidian și monitorizare prin dispozitive purtabile — pentru a construi modele predictive utile în practica clinică.
Pentru pacienți și clinicieni, concluzia practică este mai degrabă pragmatică decât fatalistă. Depresia de debut tardiv nu trebuie ignorată ca un eveniment psihiatric izolat. Aceasta poate fi cel mai timpuriu indiciu auditiv că ceva se schimbă la nivel cerebral. Acționarea pe baza acestui indiciu — prin screening, îngrijire multidisciplinară și cercetare țintită — oferă oamenilor mai mult timp pentru a accesa terapii, servicii și studii clinice în momente în care intervențiile pot avea efect semnificativ.
Din perspectiva sănătății publice, aceste descoperiri susțin dezvoltarea de protocoale pentru depistarea precoce a simptomelor neurodegenerative în medicina primară și servicii integrate pentru bolile neurodegenerative. Educația medicilor de familie și a profesioniștilor din sănătatea mintală privind semnificația clinică a depresiei la vârsta înaintată poate conduce la referiri mai rapide, diagnostic mai devreme și management mai proactiv.
În practică, recomandări concrete care pot derivă din astfel de date includ:
- Implementarea screeningului pentru depresie la pacienții în vârstă și monitorizarea pe termen lung a simptomelor cardiometabolice și neurologice.
- Evaluări cognitive simple (de exemplu, testul Mini-Mental State sau variante scurte de screening) pentru persoanele cu debut recent de depresie la vârsta înaintată.
- Investigații privind somnul (screening pentru tulburarea comportamentului în somn REM) la pacienții cu depresie tardivă, mai ales dacă apar și alte semne prodromale (anomie, tulburări olfactive, constipație).
- Colaborare interdisciplinară între medicii de familie, psihiatri, neurologi și specialiști în somn pentru a defini traseul diagnostic și de îngrijire.
De asemenea, pacienții și aparținătorii trebuie informați că depresia la vârstă înaintată are multiple cauze posibile; nu toate cazurile vor evolua spre boli neurodegenerative. Comunicarea clară, monitorizarea regulată și reevaluarea periodică cresc transparența și sprijinul pentru luarea deciziilor informate.
În final, studiul danez îmbogățește baza de cunoștințe privind rolul simptomelor neuropsihiatrice în stadiile prodromale ale bolilor parkinsoniene și demențelor asociate cu corpi Lewy. Deși rămân limitări metodologice și întrebări științifice, implicațiile practice sunt suficiente pentru a justifica schimbări în screeningul clinic și pentru a stimula noi linii de cercetare orientate spre diagnostic precoce, biomarkeri și intervenții timpurii.
Sursa: sciencealert


Lasă un Comentariu