11 Minute
Anul acesta Federația Internațională de Diabet (IDF) a făcut un pas hotărât: a restabilit oficial recunoașterea unei forme distincte de diabet, asociată de mult timp cu malnutriția severă. Adesea trecută cu vederea în dezbaterile globale de sănătate, această formă de diabet legată de malnutriție — denumită acum diabet tip 5 — este estimată că afectează milioane de persoane din țări cu venituri mici și medii și necesită abordări de diagnostic și tratament diferite față de diabetul clasic tip 1 sau tip 2. Recunoașterea pune în prim-plan nevoia de strategii specifice de sănătate publică, cercetare clinică și politici care să țină cont de factori socioeconomici, nutriție perinatală și acces la îngrijire. În plus, definirea clară a acestui tip poate facilita monitorizarea globală, alocarea fondurilor și dezvoltarea de ghiduri clinice adaptate contextelor cu resurse limitate.
Why a new diabetes label matters
Dezbaterea privind existența unei forme de diabet asociate malnutriției ca entitate separată a durat decenii între clinicieni și cercetători. Condiția a fost descrisă prima dată în anii 1950 în Jamaica; Organizația Mondială a Sănătății (OMS) a recunoscut-o în anii 1980, dar mai târziu, în 1999, a fost eliminată din anumite clasificări din cauza datelor inconsistente. Acum, IDF face apel către alte autorități de sănătate să accepte o a cincea categorie — diabetul tip 5 — pentru ca cercetătorii, finanțatorii și medicii să poată conveni în sfârșit asupra unor criterii clare de identificare și tratament. Un registru global și criterii standardizate ar putea reduce heterogenitatea datelor și ar facilita studii multicentrice care să evalueze prevalența reală, etiologia și rezultatele pe termen lung.
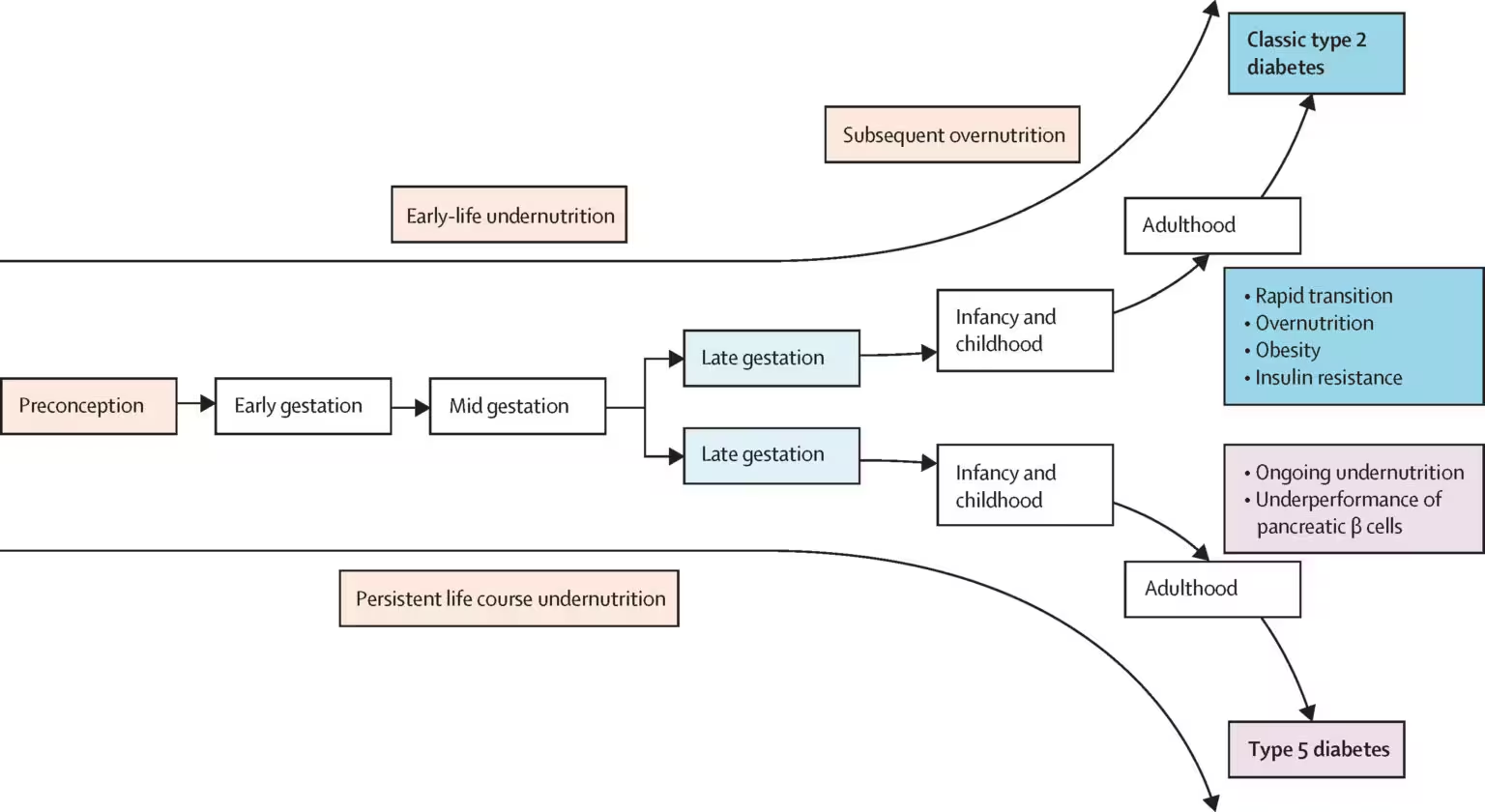
Ceea ce diferențiază diabetul tip 5 este originea sa: în loc să fie determinat în principal de obezitate, sarcină, distrucție autoimună a celulelor producătoare de insulină sau leziuni pancreatice clare, pare legat de deficite nutriționale cronice în etape critice de creștere (includerea perioadelor perinatale, copilărie timpurie și adolescență). Acea istorie de subnutriție este considerată a afecta dezvoltarea pancreasului și capacitatea de producție insulinică pe termen lung, generând un tablou metabolic diferit de cel observat în diabetul tip 1 autoimun sau în diabetul tip 2 asociat insulinorezistenței. Mecanismele posibile includ reducerea masei celulare beta, modificări epigenetice datorate stresului nutrițional intrauterin sau postnatal și programe metabolice adaptative care favorizează supraviețuirea pe termen scurt, dar compromit secreția insulinică pe termen lung.
Evidence from clinics and field studies
Studii recente — atât pe modele animale, cât și pe cohorte umane — au consolidat ipoteza că lipsurile nutriționale din primele etape ale vieții pot modifica permanent structura și funcția pancreatică. Cercetările clinice conduse de echipe active în Asia de Sud și Africa au descris pacienți cu deficit insulinic într-o măsură diferită de cea tipică diabetului tip 1 autoimun, dar care păstrează o sensibilitate la insulină mult mai mare decât pacienții cu diabet tip 2 clasic. Astfel, acești pacienți pot prezenta nivele scăzute de peptide C (marker al secreției insulinice endogene), anticorpi anti-GAD negativi sau prezentați la frecvențe reduse, și un profil metabolic care nu se încadrează în clasificările uzuale.

Pentru practica clinică, acest tipar are implicații majore: dacă producția de insulină este scăzută, dar țesuturile țintă rămân receptive la insulină, terapiile standard pentru diabetul tip 2 care urmăresc reducerea rezistenței la insulină pot fi irelevante sau inadecvate. Mai grav, înlocuirea excesivă sau prost sincronizată a insulinei în contexte de insecuritate alimentară poate determina hipoglicemii severe, cu risc vital. În plus, acești pacienți pot avea toleranță la glucoză fluctuantă, risc crescut de complicații microvasculare dacă hiperglicemia nu este gestionată, și nevoi specifice privind educația nutrițională și suportul social.
Studii clinice mici și studii observaționale publicate până în prezent indică posibilitatea ca milioane de oameni să fie afectați — unele estimări propun până la 25 de milioane la nivel global — concentrați în regiuni în care se intersectează lipsa îndelungată de alimente, sărăcia și accesul limitat la servicii medicale. Aceste cifre sunt însă preliminare: variabilitatea metodelor de diagnostic, lipsa registrelor și heterogenitatea populațiilor studiate limitează estimările. Este nevoie de studii de prevalență riguroase, cu definire standardizată, care să includă măsurători de peptide C, anticorpi autoimuni, evaluări ale staturii nutriționale și anamneze perinatale.
Diagnosing and treating type 5: a practical challenge
Una dintre problemele centrale a fost ambiguitatea diagnosticului. Fără criterii acceptate pe plan internațional, clinicienii etichetează frecvent acești pacienți ca tip 1 sau tip 2 și îi tratează conform acelor protocoale — uneori cu rezultate dăunătoare. Protocoalele de dozare a insulinei elaborate pentru diabetul autoimun pot fi, de exemplu, nepotrivite pentru cineva a cărui insuficiență insulinică este parțială și care se află la risc constant de subnutriție. Aceasta impune reevaluarea algoritmilor terapeutici astfel încât să includă istoricul nutrițional, riscul hipoglicemiei și resursele locale pentru monitorizare.
Experții de top susțin că liniile directoare de diagnostic trebuie să combine istoria clinică (în special semnele timpurii de subnutriție), testarea metabolică care evidențiază un profil insulino-glucid distinct și, acolo unde este posibil, biomarkeri care reflectă capacitatea pancreatică (de exemplu, peptide C bazal și post-stimulare, anticorpi anti-beta-celule, markeri de inflamație/epigenetici în cercetare). IDF a constituit un grup de lucru condus de endocrinologul Meredith Hawkins pentru a redacta astfel de criterii, a înființa un registru global și a produce materiale de instruire pentru lucrătorii din prima linie. Aceste eforturi includ și elaborarea unor protocoale de diagnostic diferențial care să includă teste accesibile în laboratoare cu resurse reduse (HbA1c, glucoză plasmatică, peptide C performante) și recomandări pentru triere în comunitate.
What treatment could look like
Strategiile terapeutice pentru diabetul tip 5 vor trebui probabil să difere de cele utilizate uzual în țările cu venituri ridicate. Unii pacienți pot necesita suplimentare intermitentă cu insulină la doze mici pentru a preveni hiperglicemia, minimizând în același timp riscul hipoglicemiei. Alții ar putea beneficia de agenți orali sau intervenții nutriționale care stimulează secreția insulinică reziduală, împreună cu programe care combat insecuritatea alimentară — de exemplu, terapii nutriționale de reabilitare, suplimente calorice specifice și monitorizare dietetică. Îngrijirea trebuie să fie integrată: tratamentul medical trebuie însoțit de suport nutrițional, educație pentru pacient și intervenții comunitare menite să îmbunătățească accesul la alimente sigure și adecvate.
Orice abordare trebuie să fie pragmatică: dispozitivele de monitorizare a glicemiei și sisteme de administrare continuă a insulinei sunt, de regulă, neaccesibile în regiunile cele mai afectate. Această realitate accentuează necesitatea unor algoritmi simpli și siguri pe care lucrătorii din comunitate îi pot folosi, precum și investiții în programe de securitate alimentară și nutriție maternă și pediatrică ca formă de prevenție primară. De asemenea, sunt necesare protocoale clare pentru ajustarea dozelor de insulină în funcție de aportul alimentar variabil și de accesul sporadic la alimente, inclusiv planuri de gestionare în caz de epuizare a alimentelor sau de reducere temporară a aportului caloric.
Global health and research implications
Recunoașterea de către IDF este mai mult decât un exercițiu de etichetare — este un apel la acțiune. Fără o categorie formală, afecțiunea rămâne invizibilă pentru marii finanțatori și subraportată în estimările globale de boli. Aceasta, la rândul său, blochează cercetarea asupra patofiziologiei unice, asupra diagnosticelor și tratamentelor adaptate pentru contexte cu resurse limitate. Registrul propus poate oferi date standardizate esențiale pentru a înțelege distribuția geografică, factorii de risc asociati (de exemplu, subnutriția maternă, prematuritatea, accesul la servicii de sănătate) și evoluția în timp a bolii pe măsură ce modelele nutriționale regionale se schimbă.
Unii cercetători salută inițiativa ca fiind demult aşteptată; alții avertizează că datele rămân eterogene și că certitudinea diagnostică va fi greu de obținut rapid. Ambele perspective sunt de acord asupra unui punct: lipsa consensului perpetuează diagnostice greșite și oportunități ratate pentru îngrijiri mai bune. Pentru a avansa, este nevoie de colaborări interdisciplinare: epidemiologi, endocrinologi, nutriționiști, specialiști în sănătate publică și organizații comunitare trebuie să dezvolte un cadru comun, incluzând studii prospective, biobănci și evaluări cost-eficiență pentru intervenții.
Regiunile în care boala este cel mai frecventă — părți din Asia, Africa subsahariană și, din ce în ce mai mult, zone din America Latină și Caraibe — vor necesita intervenții care să însumeze ghidare clinică coordonată, suport nutrițional comunitar și investiții în capacitatea laboratorului de bază (de exemplu, pentru determinări de peptide C, HbA1c și teste de urgență a glucozei). Aceasta include și dezvoltarea de protocoale locale pentru formarea personalului, telemedicină adaptată și asigurarea lanțurilor de aprovizionare cu medicamente esențiale și produse nutritive.
Expert Insight
„Când pancreasul unui pacient a fost modelat de ani de nutritie precară, semnătura metabolică nu se potrivește cu textele clasice,” spune Dr. Elena Morales, endocrinologă globală care a lucrat în clinici de teren din Kenya și India. „Echipele clinice au nevoie de instrumente care să reflecte acea realitate — liste de verificare diagnostice simple, protocoale clare care să economisească utilizarea insulinei și programe robuste de nutriție. Altfel riscăm să facem rău cu tratamente bine intenționate.” Dr. Morales subliniază importanța formării continue a personalului medical local, a includerii comunității în planuri de îngrijire și a colectării de date longitudinale pentru a măsura rezultatele pe termen lung.
What to watch next
Grupul de lucru al IDF intenționează să publice criterii diagnostice și recomandări terapeutice și să creeze un registru multinațional pentru colectarea de date standardizate. Registrul ar putea clarifica tendințele de prevalență și ar putea răspunde la întrebări cheie: numărul persoanelor cu diabet tip 5 este în creștere sau scădere pe măsură ce anumite regiuni experimentează schimbări ale patternurilor nutriționale? Care sunt factorii determinanți perinatali și socioeconomici cei mai puternic asociați cu această formă de diabet? Întrebările acestea pot ghida intervenții preventive eficiente și politici de sănătate publică.
Progresul depinde de colaborare: endocrinologi, clinicieni din medicina primară, experți în sănătate publică și organizații comunitare trebuie să lucreze împreună pentru a transforma eticheta formală într-o îngrijire mai sigură și mai eficientă — în special acolo unde resursele limitate și insecuritatea alimentară cresc miza. De asemenea, parteneriatele cu agenții financiare internaționale și ONG-urile care activează în securitate alimentară vor fi esențiale pentru a integra intervențiile medicale cu politici sociale și de dezvoltare.
Policy and public-health priorities
Dincolo de practica clinică, răspunsul la diabetul tip 5 necesită consolidarea nutriției materne și pediatrice, extinderea accesului la diagnostice accesibile și integrarea îngrijirii diabetului în eforturi mai ample de reducere a sărăciei și a foametei. Această combinație abordează atât cauza primară, cât și consecințele medicale ale bolii. Investițiile în educație sanitară, rețele de siguranță socială, programe de alimentație școlară și servicii de nutriție comunitară pot avea un impact semnificativ în reducerea incidenței pe termen lung.
Recunoașterea oficială de către IDF readuce un diagnostic marginalizat de mult în agenda sănătății globale. Denumirea condiției este primul pas; munca mai grea va fi construirea unor instrumente bazate pe dovezi și a unor sisteme de sănătate echitabile astfel încât persoanele al căror diabet provine din subnutriție să primească, în sfârșit, îngrijirea corectă. În perspectivă, integrarea acestor măsuri în politicile naționale de sănătate și nutriție va fi crucială pentru a reduce povara bolii și pentru a îmbunătăți rezultatele pe termen lung ale populațiilor afectate.
Sursa: sciencealert

Lasă un Comentariu